Malattie dimenticate: la malaria in Italia
Tutt’oggi presente in ampie porzioni del Globo, la malaria affliggeva anche diverse aree paludose italiane, finché ingegneria idraulica e chimica agraria riuscirono a debellarla
Diciamo subito che sul Pianeta nel 2020 hanno contratto la malaria 241 milioni di persone con 627.000 decessi di cui il 93% in Africa. In Italia attualmente sono segnalati circa 800 casi all’anno, ma questi sono dovuti essenzialmente a immigrati provenienti da zone malariche o ancora che si recano temporaneamente nei Paesi di origine per poi tornare in Italia, nonché a italiani che per vari motivi si sono recati all’estero in zone malariche. Ed è infatti in tali zone che questi soggetti si espongono alle zanzare che giocano il ruolo di vettori della malattia, trasferendo il plasmodio malarico, un microrganismo, tramite le punture alla pelle.
MALARIA E ZANZARE: UNA STORIA LUNGA MILIONI DI ANNI
In termini storici si stima che le zanzare esistano da 150 milioni di anni, ma che siano divenute ematofaghe solo 30-40 milioni di anni fa. In Africa, resti fossili di zanzare sono stati infatti individuati in giacimenti datati trenta milioni di anni. Dunque, la malaria ha rincorso l’uomo fin dal suo apparire sulla terra e lo ha seguito anche nelle sue migrazioni. Sembra anche che malaria e avvento dell’agricoltura, circa 10.000 anni fa, siano collegati, forse a causa delle pratiche irrigue.
Erodoto, storico greco del V secolo a.C., testimonia come in alcune località egizie le zanzare fossero così numerose che la popolazione doveva difendersi mediante fitte reticelle. Probabile, ma non certo, che tale difesa fosse la prova di una prima intuizione circa il collegamento tra zanzare e malaria. Anche alcuni testi medico-religiosi sumeri, babilonesi, cinesi e indiani parlano di febbri stagionali o intermittenti.
L’Italia ha certamente avuto in Europa un posto importante nella storia della malaria, non solo per la sua diffusione, ma anche per l’abbondanza di scritti medici che direttamente o indirettamente hanno descritto questa malattia a partire dai tempi dell’Antica Roma. Fino a 150 anni fa anche l’Italia era infatti da considerarsi a pieno titolo zona malarica.
I primi piani di monitoraggio e mappatura
Con l’Unità d’Italia la questione della malaria divenne uno dei problemi più gravi di sanità pubblica. A conferma, risale al 1882 la prima carta geografica della malaria in Italia ed è propedeutica all’inizio della lotta alla malattia e al suo vettore (Fig. 1). Quasi tutta la penisola era infatti interessata dalla malattia, pur con diversi gradi di diffusione e gravità.
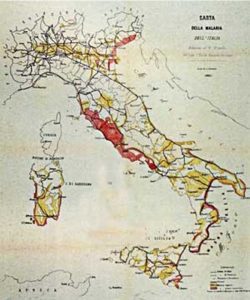
Fig. 1: mappa della malaria in Italia. Anno 1882
Come si evince dalla mappa sopra riportata, vi erano infatti zone rosse, ove la malattia aveva la massima intensità, e zone gialle ove maggiore era il pericolo di contagio. Tutte le province italiane, salvo due, avevano zone gialle, rosse o ambedue. Vi erano infatti più di due milioni di casi con 15/20.000 morti annui su una popolazione di 30 milioni. All’inizio del XX secolo, le aree malariche si estendevano per quasi 7 milioni di ettari e la patologia interessava ben 2.635 comuni (pari al 3,7% dell’intero Paese).
Stagionalità della malattia, vettori e patogeni
In tutte le stagioni era predominante il Plasmodium vivax, soprattutto nelle regioni del nord. Meno frequente, ma comunque presente in ogni stagione, il P. malariae. Il P. falciparum era, invece, presente sul territorio in estate e in autunno.
I vettori principali erano le zanzare Anophele labranchiae, soprattutto nelle isole e nell’Italia centrale e meridionale, An. sacharovi diffusa al Nord, in Sardegna, Puglia e Basilicata e An. superpictus, limitata al Sud. La Sardegna e la Sicilia erano le regioni più colpite e vi si registrava il 70% dei casi nazionali.
Le regioni a media endemicità comprendevano Puglia, Basilicata, Calabria, Campania e Lazio, con il 20% delle denunce. Le regioni ipoendemiche erano il Veneto, il litorale della Toscana, l’Abruzzo, la valle e il delta del Po (Piemonte, Lombardia, Emilia-Romagna), con il 10% dei casi nazionali. Il tasso di morbosità, a parte il picco di 970 casi ogni 100.000 abitanti nel 1905, si mantenne tra i 400 e gli 800 casi fino al 1934, quando furono implementate, su larga scala, le misure di profilassi antimalarica.
Essa aveva una duplice finalità: intervenire profilatticamente e terapeuticamente. Tali pratiche erano dirette verso le persone residenti in zone malariche e prevedevano la distribuzione gratuita del chinino ai lavoratori più esposti al contagio, nonché la disponibilità dello stesso a prezzi ridotti per tutta la popolazione: era l’organizzazione del chinino di Stato.
A ciò si aggiungevano gli interventi sull’ambiente al fine di abbattere la circolazione dell’anofele. Contro questi insetti si esercitava infatti sia una profilassi diretta, mediante la difesa meccanica delle abitazioni con zanzariere di tessuto a rete, sia indiretta attraverso la bonifica delle aree paludose e la bonifica agraria integrale. La prima era di tipo mirato, la seconda di tipo territoriale, inclusiva quindi della lotta all’insetto vettore.
L’impatto della malaria in Italia
Per dare un’idea dell’impatto della malaria sulla società di quei tempi, basti dire che due premi Nobel della letteratura italiani, Giovanni Verga e Salvatore Quasimodo, ne parlano in due loro diversi componimenti. Non dobbiamo dimenticare che a causa dell’imperversare della malaria ben due milioni di ettari erano incoltivabili per la proibitiva stanzialità dell’uomo sui luoghi di coltivazione. In più, occorre mettere in conto che altrettanti ettari non erano coltivati convenientemente per insufficiente e debilitata manodopera agricola. Dunque, oltre ai morti occorre considerare anche il danno economico. Nelle zone malariche, infatti, si deve registrare in quei tempi una robusta corrente migratoria verso USA, Brasile e Argentina.
Gli effetti della profilassi antimalarica fecero, però, sì che in molte zone l’infezione si riducesse, mentre in altre scomparve. Il numero dei comuni a endemia malarica scese infatti dai 2.635 del 1922 ai 1.171 del 1941. La malaria tendeva quindi a restare sempre più circoscritta all’Italia meridionale e insulare e le Regioni più colpite erano Calabria, Puglia, Lucania, Sicilia e Sardegna, ove la provincia di Nuoro registrava la più alta morbosità: 422 casi su 100.000 abitanti.
Superstizioni antiche
Nei tempi antichi le cause erano ricercate nelle ire degli Dei e pertanto occorreva placarli con riti, sacrifici e con pozioni di erbe. In Cina nel 2700 a.C. avevano già verificato ingrossamenti della milza collegati a precedenti febbri ricorrenti e avevano individuato come causa tre demoni che presiedevano alle varie fasi malariche, per scacciare questi demoni ricorrevano a esorcismi, agopuntura e pozioni d’erbe particolari. Probabilmente vi era compresa fra queste anche l’Arthemisia che oggi sappiamo contenere “l’artemisinina”, un efficiente antimalarico terpenico.
Greci e Romani, e prima ancora gli Etruschi, convissero con la malaria, ma con Ippocrate finì la causa soprannaturale e si invocarono cause naturali, individuando un nesso tra la malattia e l’ambiente malsano e paludoso. Da qui il nome “mal’aria”, cioè ambiente con aria malsana, mentre i Romani andarono più avanti e ipotizzarono la presenza nell’aria di animali invisibili.
Alessandro Magno probabilmente morì di malaria, sebbene si ipotizzi anche il tifo, come del resto Alarico, il re dei Visigoti. Sono invece sicuramente morti di malaria Sant’Agostino, Carlo V, Il Parmigianino, Dante Alighieri, Anita Garibaldi e in tempi moderni Fausto Coppi. Nel tempo morirono di malaria ben 25 Papi. Con la caduta dell’Impero Romano e l’avvento dei barbari, l’agricoltura deperì e la manutenzione del territorio venne meno, con conseguente impaludamento e il generarsi di zone malsane.
Nella Chiesa di quei secoli furono ristrette certe pratiche mediche e ritornò in auge il concetto che le malattie fossero un castigo di Dio e le sofferenze un modo di redimere i peccati. Simili comportamenti forse furono anche la causa del diffondersi della malaria in Paesi più a nord.
La scoperta dell’albero della china
La scoperta dell’America ci portò a scoprire che antichi testi Maya e Aztechi non citavano forme di morbo assimilabili alla malaria e quindi è permesso credere che nel Nuovo Mondo la malaria sia stata portata dai conquistatori. La prova potremmo trovarla nella descrizione, fatta già un anno dopo lo sbarco di Cristoforo Colombo, di un’epidemia assimilabile alla malaria in popolazioni del tutto senza difese.
Se è vero che noi abbiamo “regalato” la malaria agli amerindi, questi pare invece abbiano trasmesso ai conquistadores la sifilide. Dalle popolazioni locali venne però anche il primo prodotto efficace contro la malaria: gli indiani Quechua del Perù la chiamavano “quinaquina” e altro non era che la corteccia polverizzata dell’albero di china. E fu con questa che si curarono anche i conquistadores spagnoli.
In Europa, però, degli effetti antifebbrili di questa polvere se ne parlò solo un secolo dopo, quando nel 1633 il missionario Pedro de Calancha raccontò che con la suddetta polvere fu guarita la contessa Ana de Osorio Chinchon, moglie del viceré del Perù. È per questo che l’albero della china nella nomenclatura binomia linneana fu chiamato “cinchona”. Due erano infatti le specie di alberi di china che più contenevano il principio attivo: la china gialla e la china rossa. Fu la contessa stessa che consegnò questa polvere al Cardinale De Lugo e questi si erse a strenuo difensore della polvere al punto che, essendo il cardinale un gesuita, questa venne chiamata anche “polvere dei gesuiti”.
L’espansione della polvere di china in Europa
Il Cardinale de Lugo raccomandò la polvere al cardinale Mazzarino in Francia, mentre oltremanica Oliver Cromwell, che aveva rifiutato quella polvere considerandola “papista”, guarda caso, morì di malaria. Dobbiamo anche aggiungere che quando i metalli preziosi delle Americhe cominciarono a scarseggiare, minando il livello di ricchezza degli Spagnoli che ne detenevano di fatto il monopolio, questi scelsero le scoperte botaniche interessanti del Nuovo Mondo quali oggetti su cui porre divieti. Per esempio, imposero il divieto di esportazione dei semi al fine di controllarne il commercio.
Dall’Europa al resto del Mondo
Un cittadino australiano, rimasto senza nome, trafugò però dei semi della pianta di china e li vendette agli Olandesi che riuscirono ad acclimatare perfettamente la pianta sull’isola indonesiana di Jawa, tanto che fino al 1930 il 97% il principio attivo febbrifugo che giungeva in Europa era di origine giavanese.
La battaglia contro la malaria ebbe un primo “soldato” che fu il chinino, il cui nome deriva proprio da quella polvere che gli indiani quechua chiamavano quinaquina. Esso nella storia assunse addirittura la valenza di arma chimica, certamente non offensiva, bensì difensiva per chi la possedeva e la controllava.
Infatti, la malaria aveva allora una diffusione tale che il controllo del chinino naturale acquisì connotazioni geopolitiche. Abbiamo già parlato del trafugamento e del controllo del commercio del chinino da parte degli Olandesi a scapito degli Spagnoli, ma nella guerra civile americana, dato che i Nordisti controllavano il mare, questi impedirono che il chinino arrivasse ai soldati sudisti. Gli storici hanno valutato che ogni tre soldati uccisi in battaglia altri cinque morirono di malaria. E questi erano prevalentemente soldati del Sud.
La ricerca della sostanza attiva
Di fronte a tali scenari ben si comprende la corsa a scoprire quale principio attivo contenesse quella polvere di corteccia medicamentosa, al fine di poterlo eventualmente sintetizzare artificialmente. Al principio attivo del chinino naturale venne quindi dato il nome di “chinina”, ma quando si giunse a scriverne la formula chimica ci si accorse che questa era tanto complessa che sarebbe stato eccessivamente costoso riprodurla tal quale con le tecnologie dell’epoca.
I primi a indagare su tali fronti di ricerca furono i francesi Pelletier e Caventou, già nel 1820, e poi tanti altri, solo che paesi come Inghilterra e USA, avendo il controllo del mare, detenevano anche buona parte del commercio mondiale. Quindi anche del chinino che, come già detto, era prodotto dagli Olandesi a Jawa.
I più interessati a riprodurlo furono però i tedeschi, forti delle competenze chimiche di Bayer ed esclusi dai commerci via mare. Furono infatti loro a sintetizzare delle sostanze simili e sostitutivi, aventi molecole più semplici, come la clorochina, l’idrossiclorochina, Sontochian e Quinacrina.
Il ruolo del chinino nel Secondo Conflitto mondiale
Grazie a ciò, durante la Seconda Guerra Mondiale, in particolare nello scenario nordafricano, i soldati dell’Asse avevano a loro disposizione i sostitutivi del chinino, sintetizzati da Bayer. Questi erano altrettanto efficaci del chinino originale, mentre i soldati alleati avevano il chinino naturale, dato loro dagli Olandesi.
Gli alleati, con la disfatta dell’Asse in Nord Africa, vennero in possesso dei prodotti antimalarici sintetici tedeschi e ciò fu per loro un grande vantaggio nella guerra del Pacifico in quanto i Giapponesi, avendo invaso i possedimenti olandesi, li avevano privati della disponibilità di chinino naturale. Gli Americani lo sostituirono però con i ritrovati sintetici tedeschi, rinvenuti in Africa come bottino bellico, rendendo vane le strategie belliche nipponiche.
Il chinino nel Dopoguerra
Dopo la guerra il chinino naturale, come pure i sostituti di sintesi, fu finalmente messo a disposizione di tutti, per lo meno nei Paesi occidentali. Si era però già riscontrato come alcuni ceppi del plasmodio della malaria fossero divenuti resistenti al chinino naturale. I soldati americani, verso la fine delle ostilità nel pacifico, guarivano infatti sole se si somministrava loro sia chinino sia clorochina.
Ciò andò inizialmente a scapito dei soldati del Vietnam del Nord che a causa dell’embargo, in particolare dei medicinali, non ricevettero la clorochina, ma furono subito aiutati dalla Cina che mise a loro disposizione l’antimalarico della loro medicina tradizionale, cioè polveri contenenti artemisinina.
Fu in questo frangente che si scoprì l’effetto curativo di questo nuovo principio attivo, divenendo in seguito un secondo medicinale antimalarico tanto da relegare in second’ordine l’uso delle molecole sintetiche di pseudochinino.
Tuttavia, i sostituti sintetici del chinino trovarono presto una nuova vita, in quanto si dimostrarono efficaci anche contro alcune malattie autoimmuni, come per esempio l’artrite reumatoide). Il secondo “soldato” contro la malaria fu poi il DDT, insetticida utilizzato contro il vettore del parassita, ma di questo parleremo successivamente.
Cronologia delle scoperte eziologiche sulla malaria
Se tralasciamo alcuni rari riscontri storici circa i sospetti che malaria e zanzare fossero collegate, dobbiamo arrivare alla fine del 1800 per cominciare a riuscire a dipanare il collegamento. Infatti, fino ad allora due erano le teorie che cercavano di spiegare la malaria: la prima, che possiamo definire “miasmatica”, voleva che ci si ammalasse respirando l’aria infetta proveniente dalle paludi e acque stagnanti, contenenti materiali organici in decomposizione. La seconda la definiremo “tellurica” poiché voleva che minutissimi organismi provenienti da acque stagnanti fossero trasportati dai venti e poi si depositassero sui terreni da cui poi emanavano fumi venefici. Dunque, secondo i sostenitori di tale causa era il terreno e non l’aria a far ammalare.
Nessuna delle due teorie però suggeriva un mezzo praticabile di lotta, se non quello di bonificare tutti gli ambienti a rischio, opera ciclopica per quei tempi. Il primo a intuire l’influenza delle zanzare che ronzavano nei luoghi paludosi fu il medico romano Giovanni Maria Lancisi mentre la scoperta del “plasmodio” nel sangue dei malati fu opera del medico militare francese Alphonse Charles Leveran che operava a Costantina in Algeria.
Dobbiamo dire che quando questi comunicò all’Accademia della Medicina francese i suoi studi, il consesso scientifico non li prese molto in considerazione. Successive ricerche di due scienziati italiani, Ettore Marchiafava e Angelo Celli, dimostrarono che il parassita multiforme di Laveran era realmente la causa della malaria. Tuttavia, chi studiò più da vicino l’evoluzione del plasmodio nel sangue fu Camillo Golgi. I suoi studi furono propedeutici a comprendere l’intermittenza della febbre, dovuta questa al ciclo del parassita e al suo moltiplicarsi nei globuli rossi, riversandosi poi nel sangue.
Ancora sconosciuto, però, restava il modo in cui il plasmodio entrava nel corpo umano. A scoprirlo fu un altro italiano: Giovanni Battista Grassi. Tra ottobre e dicembre 1898, il malariologo romano, insieme con i colleghi Amico Bignami e Giuseppe Bastianelli, escogitò un esperimento risolutivo: catturò delle zanzare della specie anofele, le nutrì con sangue infetto e il 19 e 20 ottobre 1898 lasciò che le zanzare pungessero un volontario sano. Il primo di novembre la cavia umana mostrava già i sintomi della malaria.
Esperimenti analoghi furono poi messi in opera anche da Angelo Celli. Dunque, fu tramite questi tentativi che si scoprì come a trasmettere la malaria all’uomo fossero proprio le zanzare anofele. Solo le femmine però: queste inoculano infatti il Plasmodium falciparum nell’uomo mentre si nutrono del sangue necessario alla maturazione delle uova nel proprio ventre.
Purtroppo per il nostro scienziato, però, il francese Leveran aveva anticipato al medico inglese Ronald Ross i suoi studi. Questo, reduce dalla costruzione del Canale di Panama, dove la malaria decimava gli operai, collegò le zanzare, portatrici di plasmodio, alla malaria. In tal modo poté intestarsi la scoperta.
Tra l’altro, l’albero della quinaquina era ormai scomparso dalle zone centroamericane. La realtà storica comunque è che colui che dimostrò il collegamento tra puntura di zanzara anofele e l’insorgere della malaria fu il Grassi mediante il suo esperimento. Purtroppo per lui, fu Ross a districarsi meglio nel far accettare che la primogenitura della scoperta fosse sua e per questo fu insignito del Premio Nobel nel 1902, mentre Leveran lo fu nel 1907.
Patogenesi della malaria
La forma infettante del plasmodio è lo sporozoita, il quale è presente all’interno delle ghiandole salivari di zanzare femmine appartenenti al genere “Anopheles”. Da queste poi vengono inoculati nell’ospite durante il pasto ematico.
Di tipi di plasmodi che causano malaria ve ne sono diversi, ma il più virulento, che colpisce tutti gli eritrociti e capace di generare effetti mortali, è il P. Falciparum. Il tempo di incubazione tra la puntura di zanzara infetta e la comparsa dei sintomi della malattia è però variabile a seconda dei tipi di plasmodio: per il P. falciparum è di 9-14 giorni (il più breve). Il primo segnale è la febbre, che nel caso del falciparum è detta “febbre terzana maligna” poiché l’intermittenza della febbre è ogni tre giorni.
Per chi abita nelle zone malariche, nella maggior parte dei casi si mantiene un equilibrio tra malattia e risposta immunitaria, rimasta a lungo poco conosciuta, tanto da rallentare la ricerca di un vaccino. È per questo che nel secolo scorso, al tempo della bonifica dell’agro pontino tra le due guerre, si scelsero popolazioni venete e ferraresi alle quali assegnare le terre bonificate: esse, infatti, vivevano da tempo in zone malariche e avevano dunque raggiunto l’equilibrio di cui sopra.
Inoltre, vi è anche una relazione tra anemia falciforme, o mediterranea, e resistenza alla malaria: la modifica che si verifica nell’emoglobina degli anemici renderebbe infatti il plasmodio meno virulento. Evidentemente l’equilibrio è precario e può rompersi con conseguente aumento della parassitemia.
Infine, la malaria durante la gravidanza è molto pericolosa sia per la madre sia per il feto, raggiungendo tassi di mortalità dieci volte maggiori rispetto alle madri sane.
Italia, malaria e le conseguenze della guerra
Con l’avvento delle azioni belliche su suolo italiano, nel 1944, cominciò una recrudescenza dell’infezione. Questa raggiunse punte molto elevate nel biennio 1944-45. La malattia non solo s’intensificò nelle province in cui la malaria era endemica, ma si ripresentò anche laddove era completamente scomparsa, manifestandosi persino in alcune località indenni.
Nel 1945 furono registrati 411.602 casi, di cui 50.000 primitivi, 160 perniciosi e 386 decessi. Negli anni 1946/47 la situazione migliorò per effetto delle migliorate condizioni economiche e del ritorno della popolazione nei campi con conseguente inizio del ripristino delle azioni di bonifica delle campagne e delle zone abitate.
Tuttavia, il maggiore contributo lo diede un insetticida, cioè il DDT (Dicloro-Difenil-Tricloroetano) che aveva un’azione residuale che comprendeva tutta la stagione di presenza delle zanzare. L’Italia fu la prima nazione del mondo a ricevere il DDT e il primo esperimento di distribuzione dell’insetticida fu fatto nelle Paludi Pontine. Il risultato più eclatante lo si ottenne però in Sardegna. Qui, in soli cinque anni, impiegando sapientemente DDT, piretro e opere di bonifica, la malaria venne praticamente debellata: i casi passarono da 80.000 nel 1944 a 2 casi nel 1951.
Il 1951 fu anche l’anno della scomparsa del medico Mario Missiroli che per 40 anni si occupò di malaria e che fece del DDT uno strumento importantissimo. Evidentemente anche in biologia vale la massima che ad ogni azione corrisponde una reazione e quindi dopo questa grande campagna di distribuzione del DDT si cominciarono a notare i primi fenomeni di resistenza all’insetticida. Questi furono registrati dapprima sulle mosche a cui di somministrava il “flit”, uno dei nomi commerciale del DDT.
Questo, sotto un certo aspetto, era un fenomeno negativo perché ci privava di uno strumento di lotta, ma da un altro punto di vista era un segno positivo perché ci mostrava che la natura conserva sempre la capacità di reazione a cui, purtroppo, l’uomo comune non pensa mai.
Le reazioni al DDT e la nascita dell’ecologismo moderno
Era logico, visto il taglio ideologico di allora, che ci si limitasse a divulgare solo il primo aspetto, cioè quello dell’efficacia sugli insetti. Fu però tale visione che permise a Rachel Carson di scrivere il suo libro “La primavera silenziosa”, ipotizzando un futuro senza più insetti e di conseguenza senza più uccelli. Senza di questi, in primavera, non si sarebbe più sentito nessuno cantare.
A ciò si aggiunse una ricerca che incolpava il DDT di limitare lo spessore delle uova degli uccelli e di conseguenza la natalità degli stessi. Non poteva mancare nemmeno l’accusa di cancerogenicità. Il libro di Rachel Carson influenzò molto l’opinione pubblica dei Paesi sviluppati, cioè quelli che erano meno colpiti dalla malaria. A conferma, nel 1972, l’appena costituita agenzia EPA (Agenzia di protezione dell’ambiente), venne deciso il bando del DDT. Fu quindi allora che nacque il sentimento chemofobico che avrebbe poi reso sempre più difficile fare agricoltura.
Ciò interruppe la produzione dell’insetticida e di conseguenza anche la sua esportazione verso i Paesi più fortemente malarici. Soprattutto, si negarono i finanziamenti ai programmi di lotta alla malattia che prevedessero l’uso del DDT, poiché gravato da una persistenza ambientale molto pronunciata che ne causava la diffusione su scala globale, sebbene caratterizzato da una tossicità sull’uomo alquanto modesta.
Nel 2006 ci fu la conferma di quanto appena detto: l’Organizzazione Mondiale della Sanità decise di togliere l’interdizione all’uso del DDT per combattere la malaria: un suo uso secondo i dettami di sicurezza non era quindi più considerato pericoloso per l’uomo, confermandosi al contempo molto efficace contro la malaria. O meglio, contro i suoi vettori. Oggi sappiamo infatti che le zanzare pungono l’uomo per accaparrarsi il pasto di sangue, ma poi rimangono nascoste per sfuggire a predatori e non consumare energie. Durante il giorno le zanzare rimangono infatti appoggiate ai muri interni delle case e quindi sono sufficienti una o due irrorazioni stagionali sui muri per minimizzare il pericolo di essere punti. In sostanza, con soli 500 grammi annui di DDT si può controllare la malaria in interi edifici.
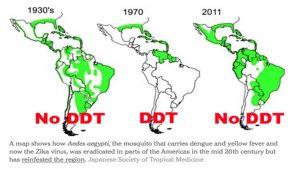
Non solo malaria
Per terminare è bene mostrare come il DDT abbia influito sulla zanzara Aedes Aegypti nel Sud e nel Centro America. Questa zanzara è portatrice di molti agenti virali, come dengue, chikungunya, febbre gialla e zika, malattia che causa pesanti deformazioni craniche nei bambini le cui madri sono state contagiate dal virus. Nell’immagine sotto riportata si osserva l’arretramento dell’incidenza della zika fra il 1930 e il 1970, salvo poi tornare a crescere dopo il bando dell’insetticida.